Klinische diagnose en behandeling van vitiligo en richtlijnen voor thuisfototherapie
Overzicht vanVitiligo
Vitiligois een veel voorkomende depigmentatieziekte van de huid met een prevalentie van ongeveer 0,5%. Het is een gelokaliseerde, verworven depigmentatieplek van de huid, veroorzaakt door de vermindering of het verlies van functionele melanocyten in de huid en (of) haarzakjes.
Pathogenese van vitiligo
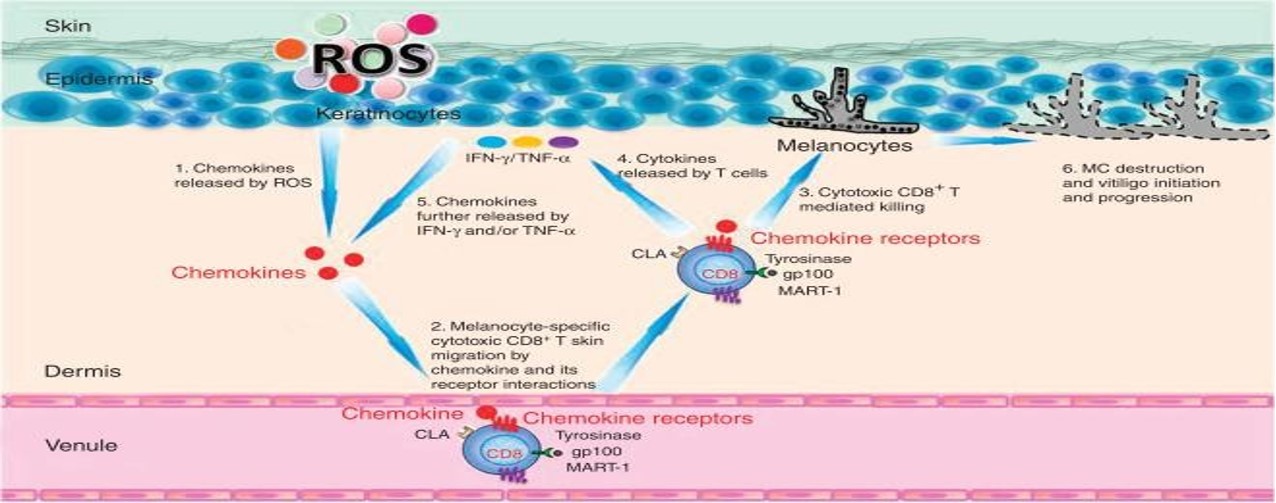
Vitiligo is een veel voorkomende primaire, gelokaliseerde of gegeneraliseerde depigmentatiestoornis van de huid, veroorzaakt door een vermindering of verlies van functionele melanocyten in de huid of haarzakjes. Tot nu toe zijn de etiologie en pathogenese ervan niet opgehelderd, en de pathogenesehypothesen omvatten voornamelijk genetica, immuniteit, oxidatieve stress en mechanismen voor ultraviolette schade.
Genetische theorie Het ontstaan van vitiligo houdt verband met erfelijkheid, en er is een bepaald fenomeen van familieaggregatie, waaruit polygene overerving blijkt, en 10% tot 38% van de patiënten heeft een familiegeschiedenis. Tot nu toe zijn ongeveer 120 genen gevonden die verband houden met het ontstaan van vitiligo. | Immunologie Patiënten met vitiligo gaan waarschijnlijk gepaard met het optreden van auto-immuunziekten, zoals auto-immuunthyroïditis, systemische lupus erythematosus, enz. Verschillende cellen en auto-antilichamen nemen deel aan de beschadiging of dood van melanocyten, wat leidt tot het optreden van ziekten. |
| Oxidatieve stress theorie Overmatige oxidatieve stressproducten hebben een direct toxisch effect op melanocyten, beïnvloeden het melaninemetabolisme in grote mate en kunnen in ernstige gevallen leiden tot het overleven van melanocyten. | Mechanismen van UV-schade Talrijke onderzoeken hebben aangetoond dat het begin van vitiligo verband houdt met de seizoenen, en dat het begin het ernstigst is in de zomer, gevolgd door de lente. De belangrijkste aanvalsplaats is het hoofd en de nek, wat verband kan houden met het feit dat dit deel de meeste ultraviolette straling ontvangt. |
Stadia van vitiligo: progressief en stabiel

VIDA-score: Nieuwe huidlaesies of vergroting van bestaande huidlaesies in de afgelopen 6 weken (+4)
Nieuwe huidlaesies of vergroting van bestaande huidlaesies in de afgelopen 3 maanden (+3)
Nieuwe huidlaesies of vergroting van bestaande huidlaesies in de afgelopen 6 maanden (+2)
Nieuwe huidlaesies of vergroting van bestaande huidlaesies in de afgelopen 1 jaar (+1)
Minimaal 1 jaar stabiel (0)
Stabiel gedurende minimaal 1 jaar met spontane pigmentregeneratie (-1)
Stabiele periode vitiligoOordeel:
① VIDA-punten zijn 0 punten;
②Klinische kenmerken: De leukoplakie is porseleinwit met duidelijke randen of pigmentatie;
③Geen isomorfe reactie (≥ 1 jaar);
④Wood's lamp: De huidlaesies zijn wit van kleur met duidelijke randen, en het gebied van huidlaesies onder de Wood's lamp ≤ visueel gebied.
Als aan de bovenstaande voorwaarden is voldaan, wordt dit aangegeven als een stabiele periode, en als niet aan de bovenstaande voorwaarden is voldaan, wordt dit aangegeven als eenProgressiefperiode vitiligo.
Soorten vitiligo
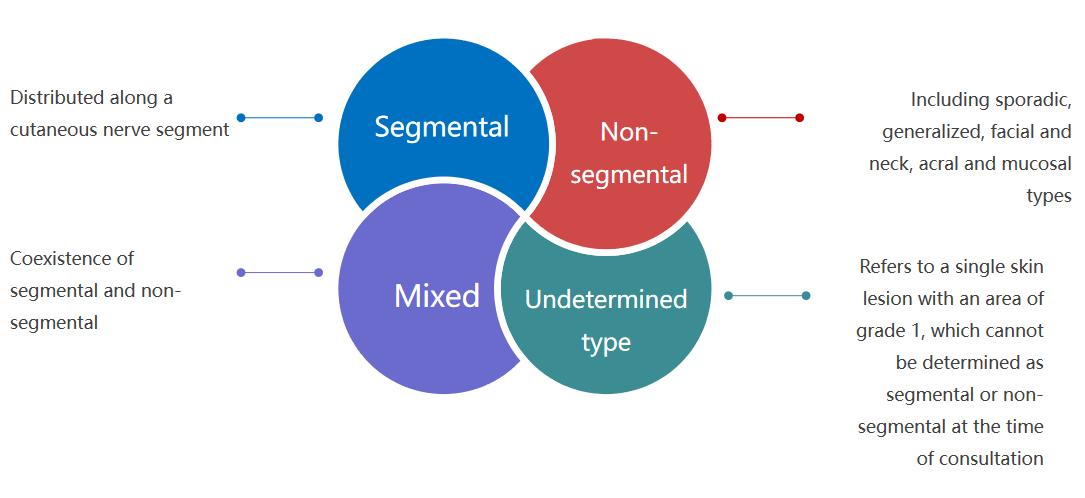
Vitiligo onderscheiden van andere huidaandoeningen
vitiligo kunnen we onderscheiden van andere huidaandoeningen door een houtlamp
Gemeenschappelijke behandelmethoden voor vitiligo
Fototherapie: Lokale fototherapie (NB-UVB, 308 nm ultraviolet licht) en systemischNB-UVB-fototherapiezijn geschikt voor patiënten in een gevorderd en stabiel stadium. Selecteer verschillende initiële behandelingsdoses op basis van verschillende onderdelen, of meet de minimale erytheemdosis (MED) vóór de behandeling. De initiële dosis is 70% MED, 2-3 keer per week. De dosis fototherapie in het stadium van snelle progressie moet 1/2 - 1/3 van de normale initiële dosis zijn, die kan beginnen vanaf 100 mJ/cm2. Het kan worden gebruikt in combinatie met systemische hormonen of antioxidanten om oxidatieve stress veroorzaakt door fototherapie en de uitbreiding van huidlaesies te voorkomen.
Hormoontherapie: Topische en systemische corticosteroïden worden over het algemeen in het gevorderde stadium gebruikt, en vroeg gebruik van hormonen kan het gevorderde stadium van vitiligo stabiliseren. Topische corticosteroïden rond de ogen moeten worden vermeden; voor patiënten met contra-indicaties voor systemische corticosteroïden kunnen, indien geschikt, andere immunosuppressiva worden overwogen.
Calcineurine-remmers: Topische calcineurineremmers zijn onder meer tacrolimuszalf en pimecrolimuscrème. De behandeltijd is 3-6 maanden en de intermitterende toepassing kan langer zijn. Recolor werkt het beste op het gezicht en de hals. Speciale delen zoals het periorbitale gebied moeten eerst worden gebruikt, maar ook het mondslijmvlies en het genitale gebied kunnen worden gebruikt. Deze medicijnen hebben geen bijwerkingen veroorzaakt door hormonen, maar ze kunnen nog steeds lokale infecties zoals folliculitis, acne en herpes simplex veroorzaken of verergeren.
Vitamine D3-derivaten: calcipotriolzalf en tacalcitolzalf voor uitwendig gebruik kunnen worden gebruikt om vitiligo te behandelen, tweemaal daags uitwendig aangebracht. Vitamine D3-derivaten kunnen voor de behandeling worden gecombineerd met NB-UVB, 308 nm excimeerlaser, enz. Het kan ook worden gecombineerd met lokale corticosteroïden en calcineurineremmers. Topische toepassing van calcipotriolzalf of tacalcitolzalf kan de werkzaamheid van NB-UVB bij de behandeling van vitiligo verbeteren.
Depigmentatie behandeling: vooral van toepassing op patiënten waarbij leukoplakie betrokken is>95% lichaamsoppervlak. Er is resistentie tegen verschillende methoden voor repigmentatiebehandeling aangetoond en depigmentatie van de huid is op verzoek van de patiënt acceptabel. Na ontkleuring is een strikte bescherming tegen de zon vereist om schade door de zon en verkleuring te voorkomen. Inclusief depigmentatiebehandelingen en laserbehandelingen.
Wat isUV-fototherapie?
In 1901 stelde Dr. Finsen voor het eerst het gebruik van ultraviolet licht voor om huidtuberculose-infecties te behandelen, waarvoor hij in 1903 de Nobelprijs voor de Geneeskunde won. Sindsdien zijn er geleidelijk verschillende indicaties voor fototherapie ontdekt. |
Niels Ryberg Finsen(1860-1904) |
Ultraviolette therapie verwijst naar de toepassing van kunstmatige lichtbronnen met ultraviolet licht om huidziekten te behandelen. Het is een veelgebruikte behandelmethode in de dermatologie.
Momenteel wordt de lichtbron gebruiktUVB- en UVA-ultraviolette behandelingbestaat voornamelijk uit ultraviolette fluorescentielampen;
308nm excimeer fototherapietoepassingen"excimeer"lichtemitterende technologie, en maakt gebruik van xenonchloridegas als medium om puur excimeerlicht uit te zenden met een piekgolflengte van 308 nm.
Behandelingsreactie op een lichttherapieapparaat voor thuisgebruik
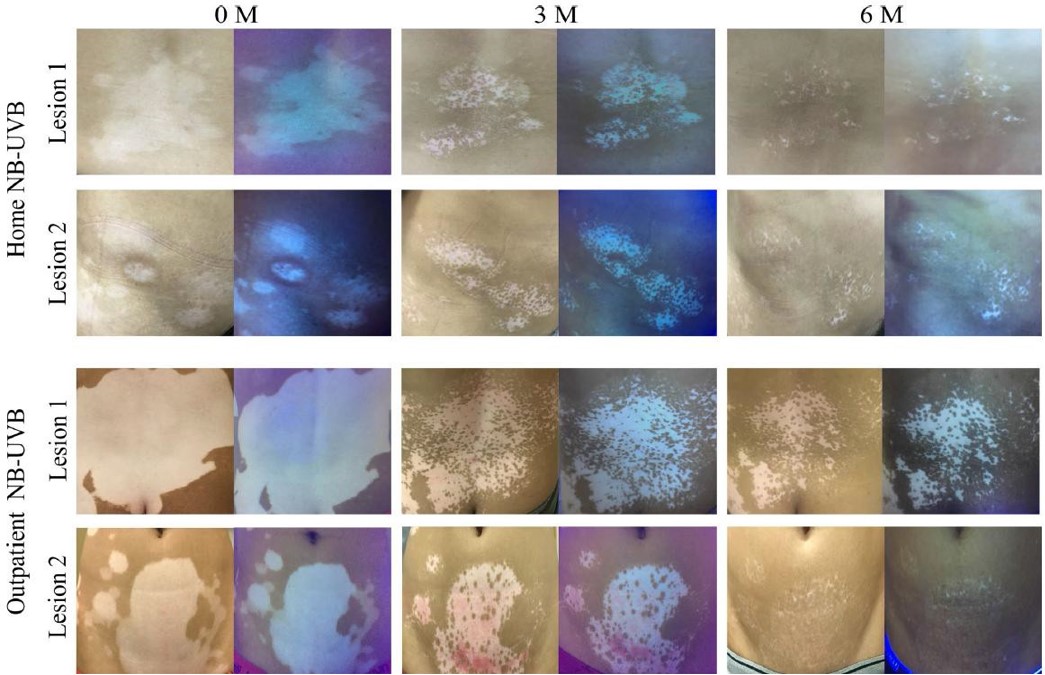
Zhang L, Wang X, Chen S, et al. Vergelijking van de werkzaamheid en het veiligheidsprofiel voor NB-UVB thuis versus poliklinische NB-UVB bij de behandeling van niet-segmentale vitiligo: een prospectieve cohortstudie.Photodermatol Photoimmunol Photomed. 2019;35:261–267
SelectieTips van een fototherapie-apparaat voor thuis
(1) Kies een fototherapie-instrument dat is goedgekeurd door de National Medical Products Administration (NMPA), beschikt over de"Registratiecertificaat voor medische hulpmiddelen van de Volksrepubliek China"en duidelijk aangeeft dat het gebruiksvoorwerp op het kentekenbewijs door de patiënt zelf gebruikt kan worden.
Producten zonder NMPA-certificering missen de garantie op veiligheid en effectiviteit. Als het medische hulpmiddel niet duidelijk gemarkeerd is als"kan door patiënten zelf gebruikt worden"Het wordt over het algemeen gebruikt in ziekenhuizen en moet worden bediend en gebruikt door professioneel medisch personeel. Daarom moeten patiënten voor thuisfototherapie apparatuur voor fototherapie aanschaffen die kan worden gebruikt door niet-medische professionals met de woorden"voor eigen gebruik van de patiënt".
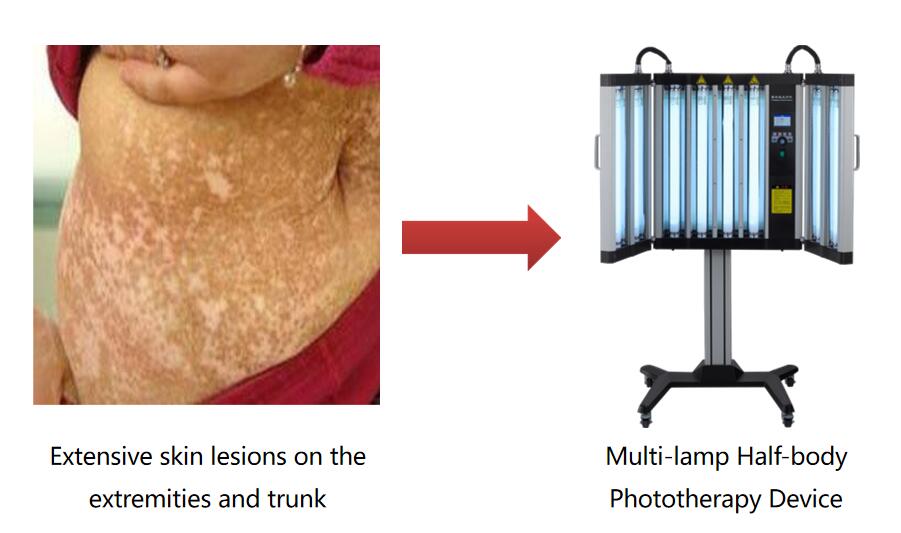
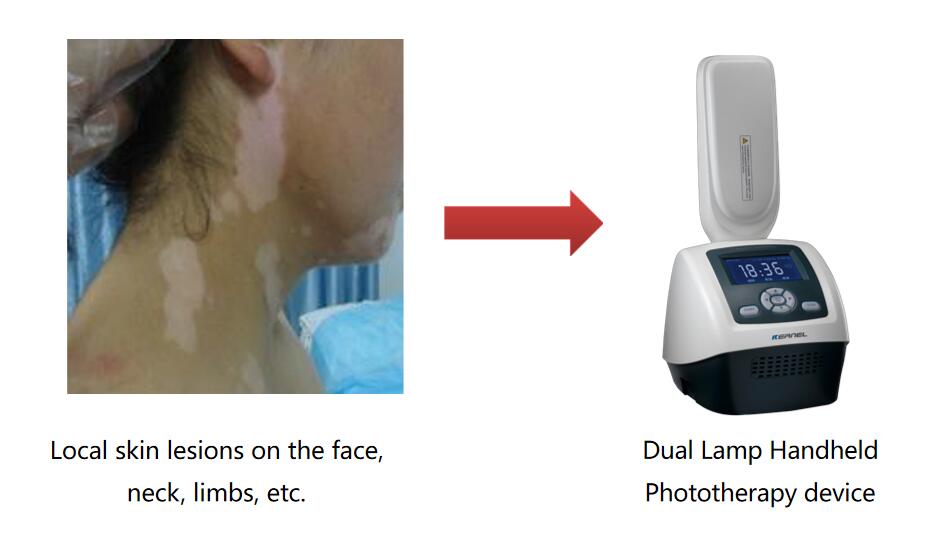
(2) Selecteer op basis van de grootte en locatie van de huidlaesies van de patiënt
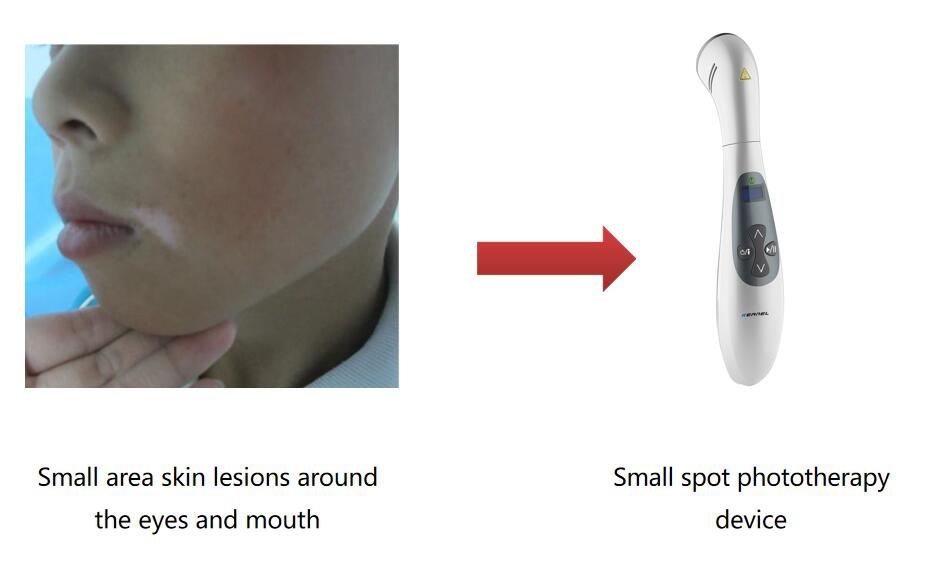
Voor grote huidlaesies of gegeneraliseerde huidlaesies wordt het gebruik aanbevolenfototherapieapparatuur in een halve cabine
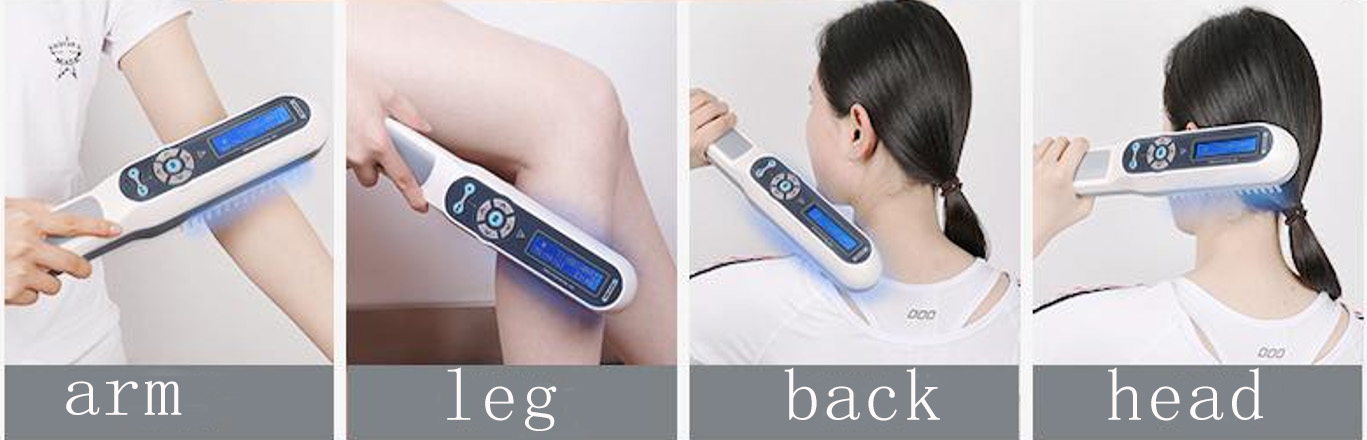
Handheld fototherapie-apparaatvoor patiënten met kleine laesies
Voor specifieke delen, zoals huidlaesies in de lies en oksels,apparaat voor kleine fototherapiekan worden gebruikt
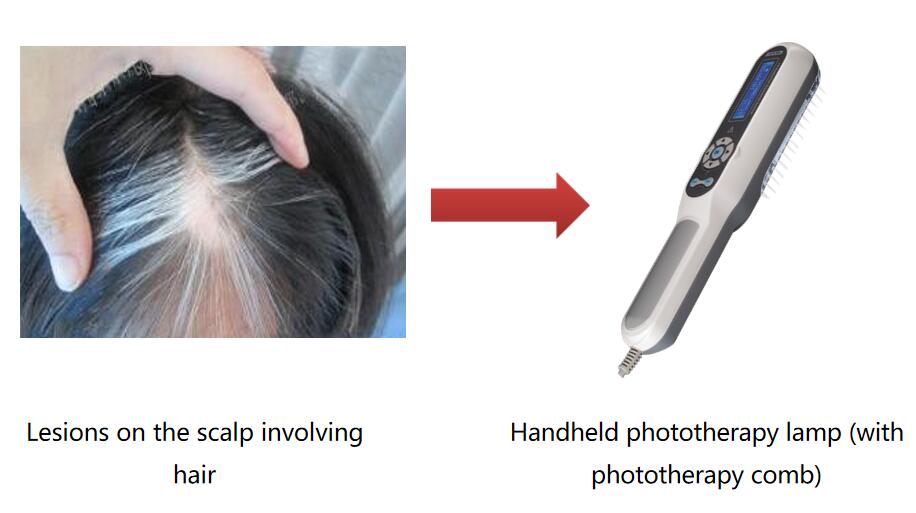
Hoofdhuidpsoriasis/vitiligo, optioneel met speciaal ontworpen fototherapiekam
(3) Kies een fototherapieapparaat voor thuisgebruik dat de dosismodus of tijdmodus rechtstreeks kan instellen om onvoldoende of overmatige blootstelling te voorkomen
Het nauwkeurig bepalen van de tijd van elke blootstelling aan licht is bevorderlijk voor een beter herstel van huidlaesies. Als de tijd te kort is, zal het effect langzaam optreden en als de tijd te lang is, zullen gemakkelijk bijwerkingen zoals erytheem en blaren optreden.
Daarom wordt aanbevolen dat patiënten een fototherapieapparaat voor thuis kiezen dat de dosismodus of tijdmodus rechtstreeks kan instellen, zodat de geplande tijd van het behandelplan nauwkeurig kan worden bereikt.
Voorzorgsmaatregelen voor het gebruik van fototherapie bij patiënten met vitiligo
?Patiënten moeten het gebruik van voedsel en medicijnen tegen lichtgevoeligheid vermijden voordat ze een UV-behandeling krijgen
?Breng geen salicylzuur of dikkere gekleurde vochtinbrengende crème aan binnen 4 uur vóór de behandeling om te voorkomen dat ultraviolette straling wordt geblokkeerd en het effect van de behandeling wordt beïnvloed
?Tijdens de ultraviolette behandeling van het hele lichaam kunnen het niet-aangetaste gezicht, de nek, de tepels en andere delen worden bedekt met zonnebrandcrème of kleding, en kunnen speciale delen zoals ogen en geslachtsorganen worden bedekt met ultraviolette beschermingsmiddelen
? Bij gedeeltelijke blootstelling aan ultraviolette straling moet u er ook op letten uw ogen te beschermen om schade aan het hoornvlies te voorkomen
Op de dag na de ultraviolette behandeling moet het behandelgebied extra blootstelling aan zonlicht vermijden. Indien nodig kan zonnebrandcrème of kleding worden aangebracht om het te bedekken, en moet de patiënt warmwaterbaden vermijden.